为什么现在大家都在谈对比剂?
过去十年,影像科从“拍片子”进化到“精准诊断”,**对比剂**成了医生手里的“放大镜”。没有它,CT、MRI、超声就像夜视仪缺了红外灯,病灶细节被噪声淹没。医院采购清单里,对比剂用量年年攀升,背后正是早筛、介入、肿瘤随访三大场景爆发。
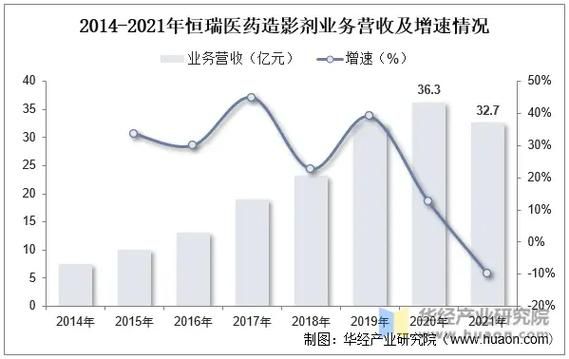
全球市场规模到底有多大?
2023年全球对比剂销售额已突破**62亿美元**,年复合增长率保持在5.8%。其中:
• **碘类**占CT市场七成,钆类占MRI八成;
• **中国**增速最快,年增12%,二三线医院装机潮是主因;
• **美国**市场趋于饱和,但高端造影剂升级换代带来单价提升。
技术路线正在怎样分化?
1. 低渗、等渗碘剂成标配
老的高渗碘海醇副作用大,已被**碘克沙醇、碘普罗胺**替代。国产厂商如恒瑞、扬子江通过一致性评价,把单支价格从380元打到110元,进口品牌被迫推出“买三赠一”策略。
2. 钆剂安全性倒逼“无钆”MRI
钆沉积事件后,FDA要求标注黑框警告。**超顺磁氧化铁纳米粒**、**氟化气体微泡**成为研究热点,虽尚未大规模上市,但已有三甲医院在科研协议下试用。
3. 靶向对比剂进入临床前夜
把抗体、肽段挂到造影剂上,让药物只点亮肿瘤区域。目前**PSMA靶向PET示踪剂**在前列腺癌诊断中敏感率达92%,预计2026年上市。
国产替代的真实进度条
很多人以为“国产替代”只是口号,其实进度条已走到**60%**:
• **碘佛醇**国产批文已有8家,市占率从5%升到34%;
• **钆喷酸葡胺**原研药专利到期后,科伦、齐鲁一年内拿下批文;
• **供应链**上,碘原料过去90%依赖智利,现在新疆、四川盐湖提碘项目投产,成本下降18%。
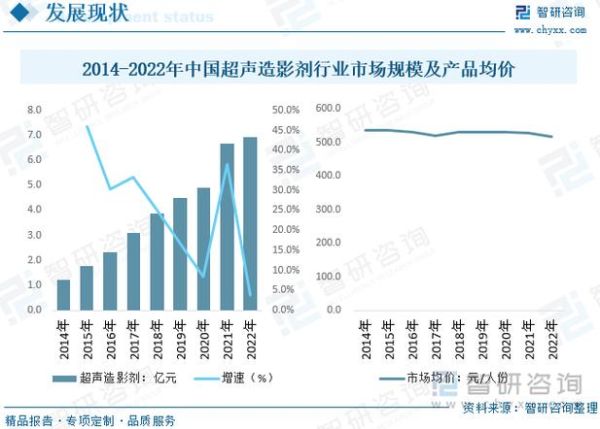
政策与支付端的双重推手
DRG/DIP付费改革后,医院更关注“性价比”。**对比剂被纳入耗材集采**:
• 2022年江苏集采,碘克沙醇中标价降幅53%,但约定采购量翻倍,厂家以量换价;
• **医保支付**上,CT增强从“自费”转为“部分报销”,患者自付比例从60%降到30%,直接刺激需求。
下一个爆发点:介入治疗
肿瘤介入、神经介入、外周血管介入全部离不开实时造影。以TACE(肝动脉化疗栓塞)为例,每台手术平均消耗对比剂**80-120ml**,且需术中多次追加。随着县域医院介入中心普及,**基层市场年增速达25%**,远高于影像诊断端的8%。
资本为何盯上“微泡”赛道?
超声对比剂微泡过去被视作“小众”,但两个变量让它突然性感:
• **血脑屏障开放**:微泡+聚焦超声可瞬时打开屏障,帮助化疗药入脑,FDA已批两项孤儿药资格;
• **基因递送**:微泡包裹质粒DNA,超声触发定点释放,动物实验显示转染效率比病毒载体高3倍。2023年,**4家初创公司**完成A轮融资,单笔最高达1.2亿美元。
患者最担心的副作用会被解决吗?
答案是**逐步缓解而非根除**。目前路径有三条:
• **螯合技术升级**:钆剂用环状螯合物替代线性结构,沉积量降低90%;
• **剂量个体化**:AI根据体重、肾功能动态计算用量,减少过量注射;
• **替代方案**:无钆MRI、纯氧微泡等新技术在特定场景下可完全跳过传统对比剂。
未来五年的胜负手
谁能拿下以下三张牌,谁就能坐上牌桌:
• **原料药控制权**:碘、钆、锰资源上游布局决定成本底线;
• **靶向专利池**:早一步锁定肿瘤特异性靶点,等于提前十年卡位;
• **介入耗材捆绑**:把对比剂与导管、微球打包进医院采购包,形成生态闭环。

尾声:留给后来者的窗口期
对比剂看似成熟,实则每隔五年就有一次代际更替。现在入局,仍有机会在**“低渗碘剂国产替代”“靶向MRI示踪剂”“微泡基因递送”**三大空白点撕开裂缝。真正的风险不是市场饱和,而是用昨天的技术做明天的生意。

评论列表